Aspectos clínicos e diagnóstico
Estudos atuais determinam que 85 a 95% dos adultos mostram sinais de doença degenerativa discal lombar. A hérnia de disco lombar sintomática é mais frequente entre os 30 e os 50 anos de idade, sendo mais prevalente na população masculina.
Não podemos esquecer que hérnias de disco estão presentes em exames de ressonância magnética em 20 a 30% de pacientes sem qualquer sintoma.
Existem algumas hipóteses de quais pacientes possuem maior chance de apresentar hérnias de disco: aqueles com colunas lombares mais retificadas (menor lordose) ou curvas compensatórias torácicas terão maior incidência ao longo da vida.
O impacto socioeconômico da doença degenerativa lombar é enorme, seja pela dor incapacitante, pelo consumo de medicamentos e tratamentos, ou pelo afastamento do trabalho. O diagnóstico correto é fundamental, assim como um planejamento adequado para o tratamento.
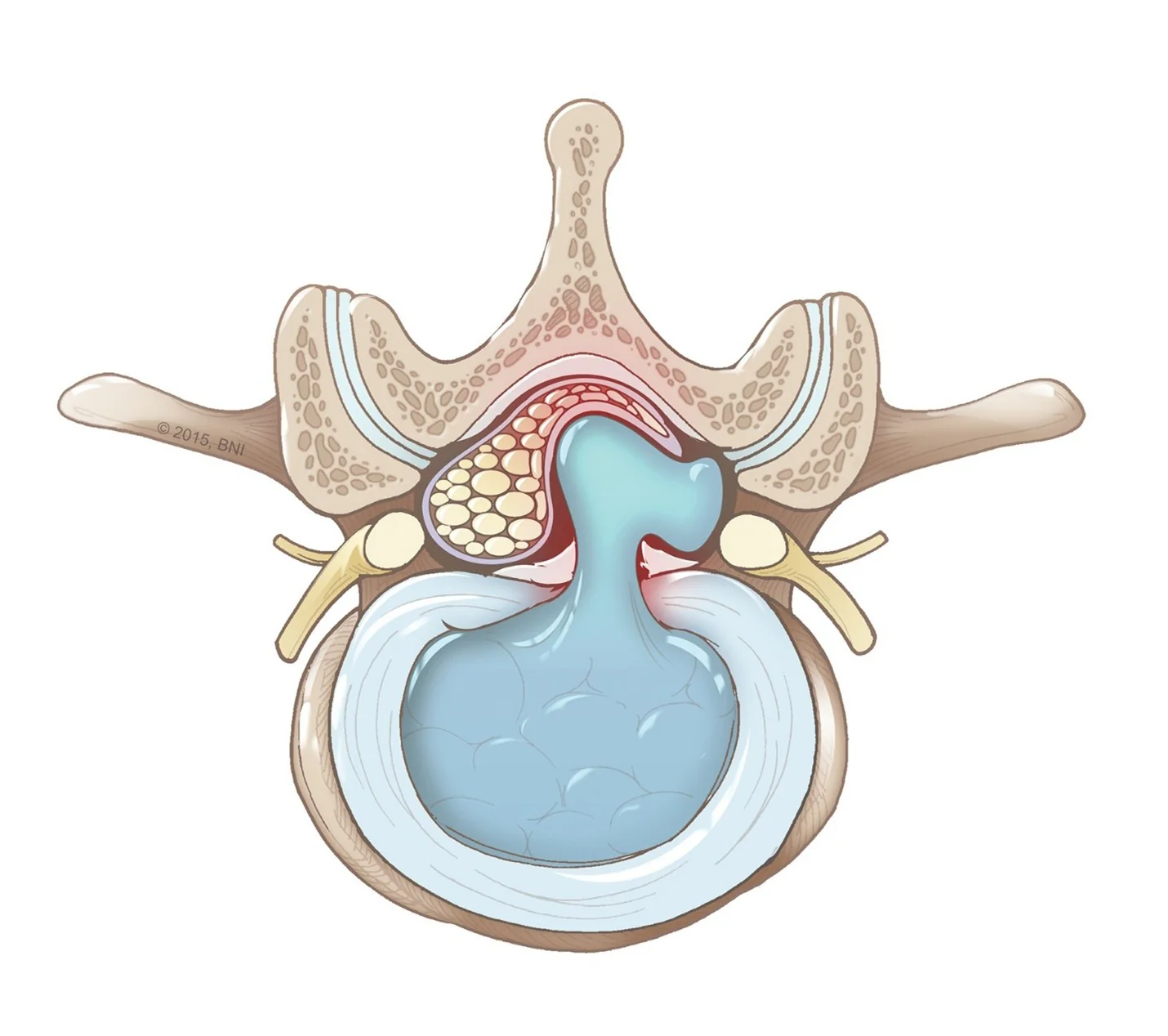
Exemplo de uma hérnia de disco lombar com fragmento extruso comprimindo as raízes do saco dural.
Fatores de risco determinantes e bem conhecidos incluem tabagismo, trabalho braçal com movimentos repetitivos e baixo índice socioeconômico. Além disso, a obesidade e fatores genéticos podem ser determinantes na evolução degenerativa da coluna lombar.
Sente dor lombar com irradiação para as pernas?
Agende uma avaliação com o Dr. Bruno Saciloto, neurocirurgião especialista.
Dor específica e avaliação clínica
Os sintomas radiculares — de compressão nervosa — costumam ser bem específicos, com manifestações diretamente relacionadas à raiz nervosa afetada pela hérnia discal lombar.
Para o diagnóstico correto da doença degenerativa da coluna lombar, indica-se uma sequência de anamnese cuidadosa, considerando:
- Qual a evolução da doença no tempo?
- Há relação direta com trauma ou esforço físico?
- Onde é a localização inicial da dor e para onde irradia? Dor em queimação, fisgadas ou formigamento?
- A dor é aguda, em pressão ou constante? Piora à tosse ou manobras de aumento da pressão abdominal?
- Alivia com analgésicos comuns ou há necessidade de anti-inflamatórios e injetáveis? Piora à noite?
- Houve dores semelhantes no passado? Quais os tratamentos anteriores?
- Qual o grau de limitação das atividades cotidianas?
- Há sintomas de retenção urinária? Há perda de força em extremidades?
A observação já se inicia na entrada do consultório. Em compressões de raízes lombares mais altas, pode haver alteração para flexão da coxa, impossibilitando tarefas como subir escadas. A perda de força ou controle do pé é observada também em compressões de L4 ou L5, com relatos de tropeços e quedas frequentes.
Exame físico e neurológico
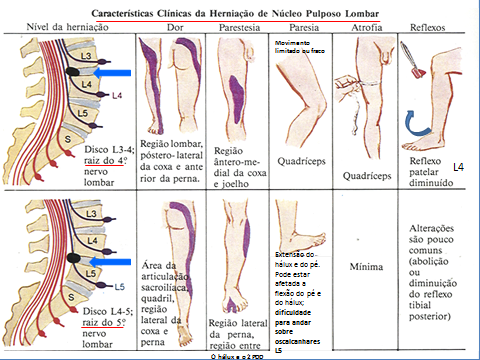
Alterações ao exame físico neurológico em compressões de raízes lombares.
As dores radiculares mais comumente encontradas estão nas raízes de L4, L5 e S1:
Raiz L4
A dor é localizada na porção anterior da coxa, joelho anterior e interno, porção interna da perna e tornozelo. Pode haver alterações motoras dos músculos quadríceps, tibial anterior, entre outros. Ao exame clínico, detecta-se alteração do reflexo patelar.
Raiz L5
A dor é localizada na região lateral da perna e tornozelo, quadril e glúteo. Há alteração sensitiva da porção frontal da perna, antero-lateral do tornozelo, dorso do pé e espaço entre o primeiro e segundo dedos. É o principal envolvido ao sinal de Lasègue.
Raiz S1
A dor é predominantemente na região glútea e posterior da coxa, posterior do joelho, calcanhar ou parte inferior e externa do pé. Ao exame clínico podem ser observadas alterações no reflexo aquileu e sinal de Lasègue.
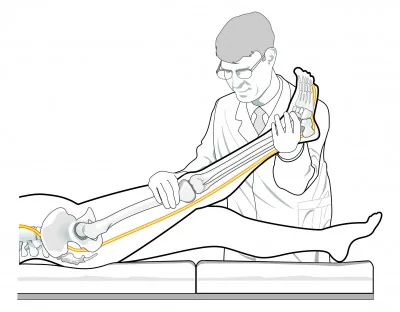
Teste de Lasègue.
A avaliação da força e alteração de sensibilidade com o sinal de Lasègue são considerados chave para o diagnóstico. Em hérnias muito volumosas ou associadas a estenoses do canal vertebral, pode existir compressão conjunta das raízes lombares, determinando uma síndrome da cauda equina: quadro clínico grave com hipotonia muscular, arreflexia, diminuição severa da movimentação dos membros inferiores e, eventualmente, disfunções esfincterianas. Nesses casos, o tratamento mais escolhido é a cirurgia descompressiva de urgência.
Está em dúvida sobre o diagnóstico?
O Dr. Bruno Saciloto pode avaliar seu caso com precisão e segurança.
Exames complementares
A ressonância magnética é o exame mais indicado. É indolor, sem radiação, e permite visualizar as partes moles em detalhe — sendo o estudo de imagem mais apropriado para o diagnóstico, classificação e diagnóstico diferencial da hérnia de disco lombar.
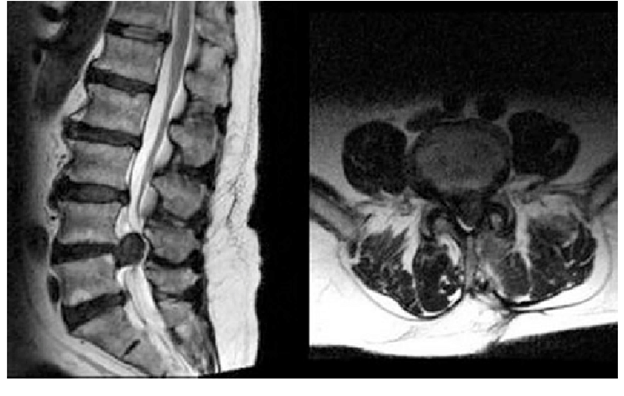
Ressonância magnética demonstrando hérnia discal volumosa e gigante comprimindo o canal vertebral em L4-5 (seta vermelha).
A tomografia computadorizada também é eficaz, porém apresenta menor qualidade de imagem e emite radiação. Deve ser utilizada quando a ressonância não é possível, na suspeita de lesões ósseas associadas, calcificadas ou processos expansivos.
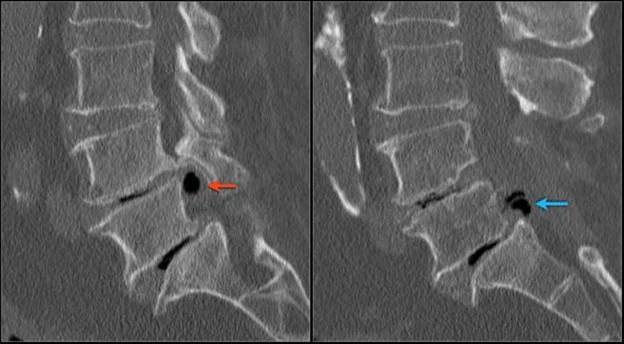
Tomografia demonstrando áreas de degeneração discal e hérnias discais extrusas — setas vermelha e azul.
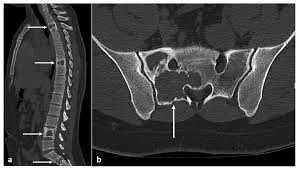
Tomografia de coluna lombar demonstrando lesão óssea (seta branca).
A radiografia simples pode ser um exame de rotina para dores lombares em geral, porém possui baixa definição para o diagnóstico de hérnias de disco. Pode ser útil em casos de dúvida quanto ao nível afetado, ou para investigar instabilidade com radiografias dinâmicas em flexão e extensão.
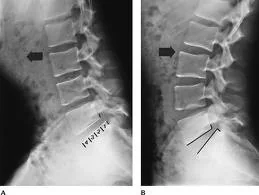
Radiografias dinâmicas da coluna lombar: (A) em flexão. (B) em extensão.
A eletroneuromiografia avalia a função da raiz nervosa suspeita de comprometimento. Associada à ressonância, tomografia, radiografia e um minucioso exame clínico, pode ser uma aliada importante para o diagnóstico correto.
Precisa de uma avaliação especializada?
O Dr. Bruno Saciloto analisa seus exames e define o melhor tratamento para seu caso.
Tratamento
A hérnia de disco lombar é uma patologia frequente, geralmente com resolução espontânea. O conhecimento da evolução natural da doença ajuda na tomada de decisões adequadas. Ao longo de 6 semanas, aproximadamente 30% dos pacientes já apresentam resolução dos sintomas. Em 6 meses, 60% deles estarão muito bem apenas com o tratamento clínico.
O tratamento clínico é a primeira escolha, salvo exceções como perda de força ou refratariedade muito intensa nas primeiras duas semanas. Inúmeros estudos demonstram a reabsorção espontânea do fragmento herniado.
Tratamento clínico
Existem diversas propostas que normalmente associam terapia medicamentosa com terapia física. Infiltrações epidurais ou radiculares são alternativas interessantes antes de eventuais procedimentos cirúrgicos.
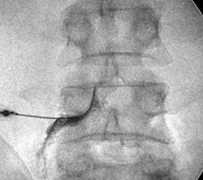
Imagem de infiltração foraminal L4 esquerda feita sob sedação.
O protocolo medicamentoso pode incluir desde analgésicos simples até associações com anti-inflamatórios e relaxantes musculares. A potência analgésica deve ser ajustada ao estágio da doença — em estágios mais precoces, o processo inflamatório é maior e a necessidade de analgesia mais intensa. Cada tratamento deve ser individualizado.
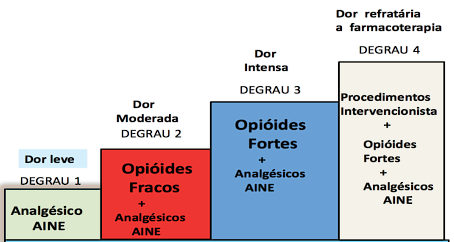
O tratamento na fase aguda tem como objetivo permitir a ação da terapia física. A terapia multidisciplinar mostra grandes benefícios (nutrição, fisioterapia, médico). Os bloqueios foraminais seletivos são ferramentas muito úteis para devolver o paciente à atividade física de maneira rápida e segura. Porém, em aproximadamente 30 a 40% dos casos, a infiltração é ineficaz e um tratamento adicional será necessário.
Tratamento cirúrgico
O tratamento cirúrgico da hérnia discal lombar não causa alteração evidente na estabilidade da coluna vertebral, salvo algumas exceções. Atualmente, o padrão com melhor resultado a curto e médio prazo é a descompressão por meio tubular ou por vídeo-endoscopia. Os métodos minimamente invasivos são os mais indicados nos maiores centros de cirurgia de coluna do mundo, com taxas de sucesso e segurança muito elevadas.

Fisioterapia e reabilitação precoces são a chave de um bom resultado.
Aproximadamente 25% dos pacientes operados desenvolvem dor severa na coluna no médio prazo, o que eventualmente demandará novas cirurgias para fixação ou estabilização. Isso se deve à incapacidade de prever o grau de degeneração que o disco irá atingir em casos mais graves ou volumosos.
Sendo assim, a estabilização de rotina não é indicada — poderia ser considerada apenas em casos específicos com instabilidade já demonstrada nos exames.
A expectativa do resultado deve sempre ser discutida com o paciente, pois a cirurgia tem o objetivo de descomprimir focalmente a raiz neuronal comprimida. Não evita que o disco continue seu processo natural de degeneração. Por isso, a mudança do estilo de vida é fundamental: parar de fumar, iniciar atividade física, perder peso.
Precisa saber se a cirurgia é indicada para você?
O Dr. Bruno Saciloto avaliará seu caso e indicará o melhor caminho.
Afinal, cirúrgico ou não?
Em aproximadamente 80 a 90% dos casos, não. A grande maioria dos pacientes com hérnia de disco lombar melhora com tratamento clínico bem conduzido.
A cirurgia é reservada para casos específicos: quando há perda de força, sintomas muito intensos e refratários, ou comprometimento neurológico progressivo. A decisão é sempre individualizada, baseada em uma avaliação clínica detalhada e nos exames de imagem.
Agende sua consulta para uma melhor definição do seu diagnóstico e um planejamento de tratamento individualizado.
Próximo passo
Agende sua consulta agora
Traga seus exames e receba uma avaliação especializada. Quando a cirurgia for necessária, a decisão será sempre sua, com total clareza de informações.
Agendar Consulta pelo WhatsApp